“Minha mãe (ou tia, ou avó) teve câncer de mama. Isso significa que eu também vou ter? Eu preciso fazer aquele teste genético da Angelina Jolie?” Essa é uma das perguntas que mais ouço no consultório, e ela vem acompanhada de muita ansiedade e medo. Se você tem histórico familiar de câncer de mama, é natural sentir preocupação e querer respostas concretas sobre seu próprio risco.
Eu entendo profundamente essa angústia. O medo do desconhecido e a sombra de uma doença que já afetou alguém que amamos podem ser paralisantes. No entanto, hoje eu quero trazer luz e racionalidade para esse tema. O conhecimento é a ferramenta mais poderosa que temos para transformar o medo em ação preventiva.
A boa notícia é que nem todas as pessoas com histórico familiar precisam fazer o teste genético para mutações ( como o BRCA1 e BRCA2). E mais: ter um familiar com câncer de mama não significa automaticamente que você desenvolverá a doença.
Neste artigo, vou explicar exatamente quando o teste genético é indicado, quem realmente precisa fazê-lo, como interpretar essas informações de forma prática e tranquilizadora e entender como essa informação pode salvar vidas. Continue lendo para entender se o seu caso se encaixa nos critérios e como tomar decisões informadas sobre sua saúde.
Nem Todo Câncer é Hereditário
Antes de falarmos sobre os testes, preciso que você respire fundo e absorva uma informação fundamental: a grande maioria dos casos de câncer de mama não é hereditária.
Aqui vale uma distinção que costuma confundir muita gente: todo câncer é genético, mas nem todo câncer é hereditário. O câncer é sempre uma doença genética porque ele nasce de um erro no nosso DNA (nos genes). Porém, na imensa maioria dos casos, esse erro acontece aleatoriamente durante a vida, apenas na célula da mama. Já o câncer hereditário é diferente: o erro no DNA não foi um acidente de percurso; ele veio “de fábrica”, herdado do pai ou da mãe, e está presente em todas as células do corpo desde o nascimento.
Cerca de 90% a 95% dos diagnósticos são o que chamamos de “esporádicos“. Eles acontecem devido ao envelhecimento natural das células e à exposição a fatores ambientais e de estilo de vida ao longo dos anos (como sedentarismo, obesidade, consumo de álcool, etc.).
Apenas uma pequena parcela, entre 5% a 10%, ocorre devido a uma mutação genética herdada do pai ou da mãe. Portanto, ter um parente com câncer de mama, especialmente se foi diagnosticado em idade avançada (após os 50 ou 60 anos), não significa automaticamente que você carrega uma “sentença” genética.
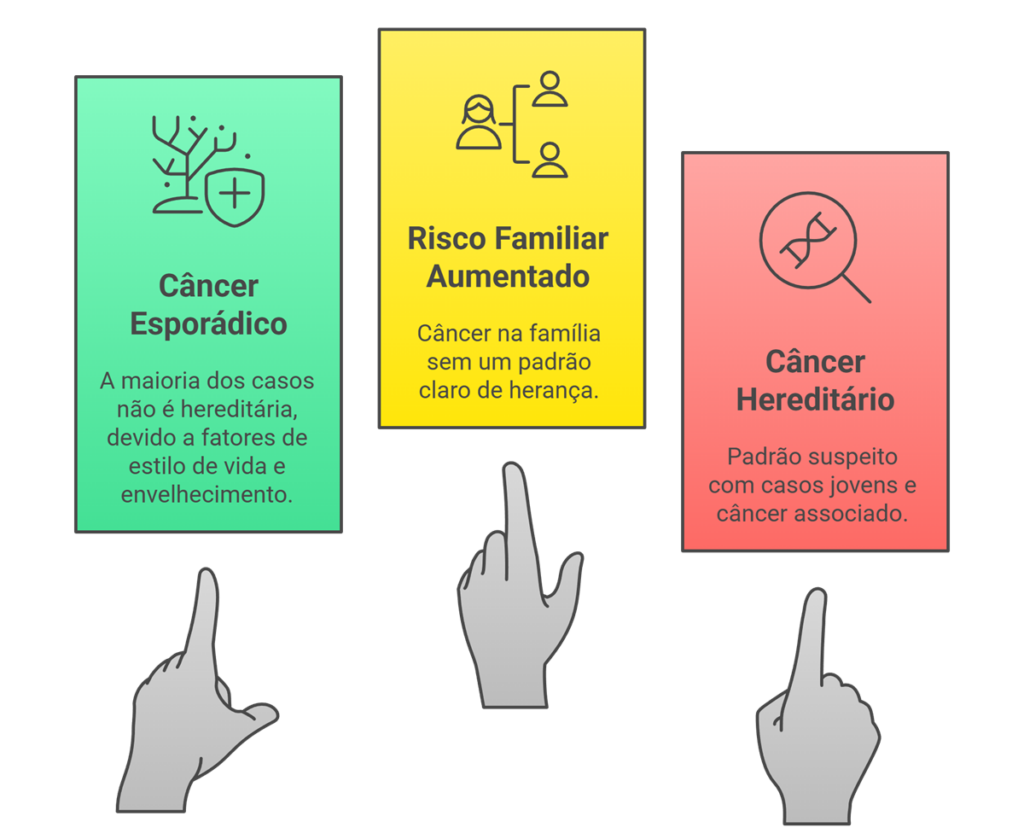
Ter alguém na família com câncer de mama não significa automaticamente que exista uma síndrome hereditária. Por isso, é tão importante diferenciar:
- Risco familiar aumentado: existe câncer na família, mas sem um padrão muito típico de herança.
- Câncer de mama hereditário: quando vemos um “padrão suspeito”, como vários casos em idade jovem, câncer de ovário associado, homens com câncer de mama, entre outros.
É principalmente nesse segundo grupo que o teste genético entra como grande aliado.
“Quais Genes São Analisados no Teste Genético?
Antigamente, quando investigávamos a hereditariedade, olhávamos quase exclusivamente para dois genes famosos. Porém, a ciência avançou muito. Hoje, sabemos que o câncer de mama hereditário pode ser causado por falhas em diversos outros genes que compõem o nosso sistema de defesa celular.
Por isso, atualmente trabalhamos com o que chamamos de Painel Genético Multigênico. Ao invés de ler apenas uma ou duas “páginas” do seu código genético, nós analisamos capítulos inteiros. Isso aumenta muito a nossa chance de encontrar a causa do problema e de proteger você e sua família.
Os painéis genéticos modernos vão muito além: eles analisam diversos genes que, quando alterados, podem aumentar o risco de câncer de mama e outros tipos de câncer.
Os principais genes incluídos nos painéis são:
Genes de alto risco (aumentam muito o risco de câncer):
- BRCA1 e BRCA2: Os mais estudados e que conferem maior risco
- TP53: Associado à Síndrome de Li-Fraumeni, com risco muito elevado de diversos cânceres
- PTEN: Relacionado à Síndrome de Cowden, aumenta risco de cânceres de mama, tireoide e útero
- CDH1: Aumenta risco de câncer de mama lobular e câncer gástrico difuso
- STK11: Associado à Síndrome de Peutz-Jeghers
Genes de risco moderado:
- PALB2: Trabalha em conjunto com BRCA2, risco moderado a alto dependendo do histórico familiar
- ATM: Aumenta moderadamente o risco de câncer de mama
- CHEK2: Pode dobrar o risco de câncer de mama
- BARD1: Envolvido no reparo do DNA, risco moderado
Outros genes importantes:
- RAD51C e RAD51D: Aumentam risco de câncer de ovário e mama
- BRIP1: Associado principalmente ao câncer de ovário, mas também tem relação com mama
Entender que existem vários genes envolvidos é importante porque alguns deles requerem estratégias de vigilância e prevenção diferentes dos BRCAs. O painel genético analisa vários genes simultaneamente, dando uma visão completa do seu risco hereditário.
Agora, vamos focar nos genes BRCA1 e BRCA2, que são os mais prevalentes e sobre os quais temos mais informações para orientar condutas preventivas.
O Que São os Genes BRCA1 e BRCA2?
Os genes BRCA1 e BRCA2 são responsáveis por produzir proteínas que reparam danos no DNA das nossas células. Eles são supressores de tumor. Quando funcionam corretamente, eles nos protegem contra o desenvolvimento de tumores. Porém, quando há uma mutação (alteração) nesses genes, essa proteção fica comprometida, aumentando significativamente o risco de desenvolver câncer de mama e de ovário ao longo da vida.
Isso não significa certeza de câncer, mas um risco bem maior do que o da população geral. Mulheres que carregam mutações no BRCA1 ou BRCA2 têm entre 50% e 85% de chance de desenvolver câncer de mama ao longo da vida, comparado a cerca de 12% na população geral. Homens com essas mutações também apresentam risco aumentado, embora menor.
É importante entender que essas mutações são hereditárias – ou seja, passam de pais para filhos. Se um dos seus pais tem a mutação, você tem 50% de chance de herdá-la.

Ter Histórico Familiar Significa Que Preciso Fazer o Teste?
Essa é uma das dúvidas mais frequentes no consultório.
A resposta é: nem sempre.
Ter um tia ou avó que teve câncer de mama não significa automaticamente que você carrega uma mutação genética. O teste genético é indicado para situações específicas, onde há sinais de que pode existir uma síndrome hereditária na família.
Fazer o teste sem indicação adequada pode gerar ansiedade desnecessária, custos elevados e até interpretações equivocadas dos resultados. Nós, médicos, seguimos diretrizes rigorosas para indicar o teste.
Quando o Teste Genético É Realmente Indicado?
Os critérios para indicação do teste genético consideram não apenas a presença de câncer na família, mas também características específicas desses casos. Veja quando você deve conversar com seu médico sobre a possibilidade de fazer o teste:
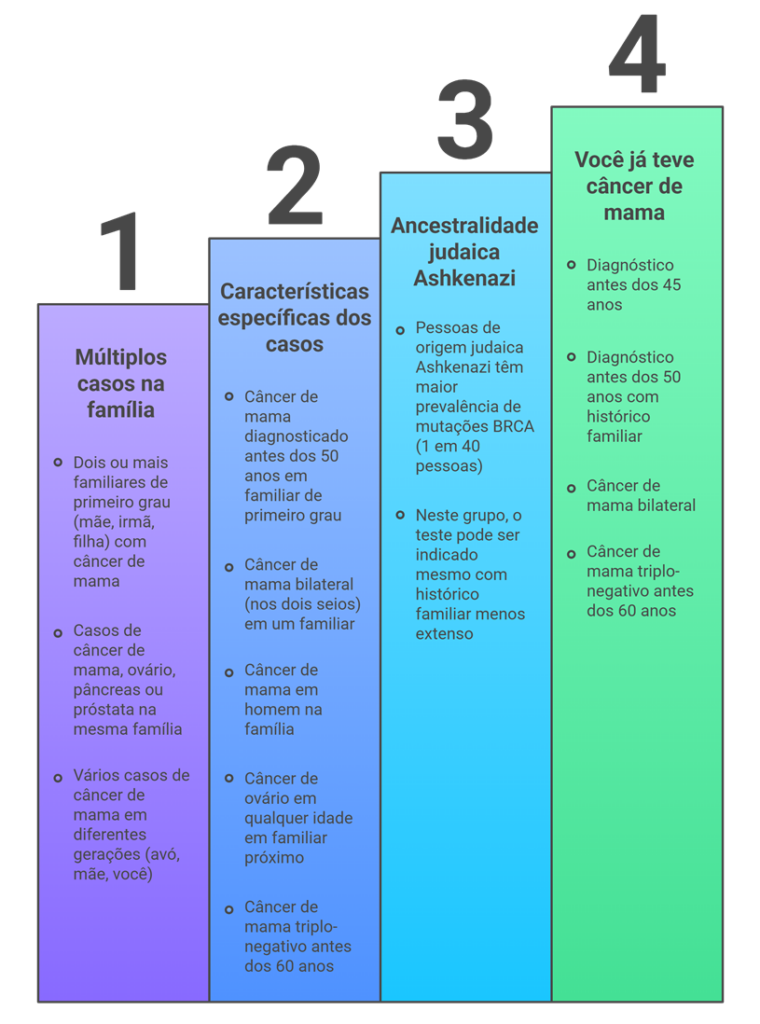
1 – Múltiplos casos na família
- Dois ou mais familiares de primeiro grau (mãe, irmã, filha) com câncer de mama
- Casos de câncer de mama, ovário, pâncreas ou próstata na mesma família
- Vários casos de câncer de mama em diferentes gerações (avó, mãe, você)
2 – Características específicas dos casos
- Câncer de mama diagnosticado antes dos 50 anos em familiar de primeiro grau. O câncer em idade jovem é um forte indício de alteração genética.
- Câncer de mama bilateral (nos dois seios) em um familiar. Ter tido câncer nas duas mamas (seja ao mesmo tempo ou em momentos diferentes da vida) acende um sinal de alerta para hereditariedade.
- Câncer de mama em homem na família. Embora raro, o câncer de mama masculino está frequentemente ligado a mutações genéticas, especialmente no gene BRCA2. Se você tem um pai, irmão ou tio com histórico, isso é muito relevante.
- Câncer de ovário em qualquer idade em familiar próximo. O câncer de ovário tem uma ligação muito forte com as síndromes hereditárias de câncer de mama. Um único caso na família já pode justificar a avaliação.
- Câncer de mama triplo-negativo antes dos 60 anos. Este é um subtipo específico de tumor e a investigação genética é altamente recomendada.
3 – Ancestralidade judaica Ashkenazi
- Pessoas de origem judaica Ashkenazi têm maior prevalência de mutações BRCA (1 em 40 pessoas)
- Neste grupo, o teste pode ser indicado mesmo com histórico familiar menos extenso
4 – Você já teve câncer de mama
- Diagnóstico antes dos 45 anos
- Diagnóstico antes dos 50 anos com histórico familiar
- Câncer de mama bilateral
- Câncer de mama triplo-negativo antes dos 60 anos
“E Se Apenas Uma Avó ou Tia Teve Câncer de Mama?
Se você tem apenas um caso de câncer de mama na família, especialmente em familiar mais distante (como tia ou avó) e diagnosticado após os 60 anos, provavelmente você não precisa fazer o teste genético. Esses casos geralmente são esporádicos, não relacionados a mutações hereditárias.
Isso não significa que você não deve se cuidar! Por isso, você deve:
- Iniciar a mamografia de rastreamento aos 40 anos
- Fazer acompanhamento médico regular
- Manter hábitos de vida saudáveis
- Conhecer suas mamas e comunicar qualquer alteração ao médico
Exemplos práticos do dia a dia
Para ficar mais claro, vamos imaginar algumas situações comuns:
Caso 1: A Preocupação Comum (Risco Habitual)
A paciente: “Doutora, minha avó teve câncer de mama aos 75 anos. Eu tenho 35 anos e estou apavorada.”
Neste caso, provavelmente não estamos diante de uma síndrome hereditária. O câncer da avó surgiu em idade avançada, o que é comum devido ao envelhecimento natural das células. Se não houver outros casos na família, o risco dessa paciente é considerado populacional (igual ao da maioria das mulheres). Ela deve seguir o rastreamento padrão, sem necessidade de testes genéticos de urgência.
Caso 2: O Alerta Vermelho (Forte Indício Hereditário)
A paciente: “Minha mãe teve câncer de mama aos 42 anos e minha tia materna teve câncer de ovário.”
Aqui, o cenário muda completamente. Temos dois fatores de peso: um diagnóstico jovem (antes dos 50 anos) e a associação com câncer de ovário no mesmo lado da família. Essa paciente precisa passar pelo aconselhamento genético e, muito provavelmente, realizar o painel multigênico, pois a chance de uma mutação é alta.
Caso 3: A “Família com Muitos Casos” (Sem Padrão Hereditário)
A paciente: “Doutora, tenho medo porque minha família tem muito câncer. Meu tio fumante teve câncer de pulmão, minha prima teve câncer de colo do útero e meu avô teve câncer de pele.”
Embora pareça assustador ter vários parentes doentes, neste cenário não vemos um padrão hereditário para câncer de mama. Por quê? Porque são tipos de tumores causados principalmente por fatores ambientais e hábitos de vida (cigarro, vírus HPV e sol), e não por uma falha genética herdada. As síndromes genéticas costumam repetir tipos específicos de câncer (como mama e ovário) e não tipos aleatórios. Nesse caso, a paciente precisa focar em hábitos saudáveis, mas não necessariamente em um teste genético para câncer de mama.
Caso 4: O Fator Idade (Câncer Esporádico)
A paciente: “Minha mãe teve câncer de mama, mas foi mais velha, aos 72 anos. Eu preciso do teste genético?”
O câncer de mama é uma doença que se torna mais frequente com o envelhecimento. Quando o diagnóstico ocorre após os 60 ou 70 anos, entendemos que ele muito provavelmente foi causado pelo desgaste natural do DNA ao longo da vida e fatores ambientais (o que chamamos de câncer esporádico), e não por uma mutação genética herdada de nascença. Embora ter uma mãe com histórico exija que você seja rigorosa com seus exames de rotina (mamografia anual a partir dos 40 anos), esse cenário isolado, numa idade avançada, geralmente não preenche os critérios técnicos para suspeita de síndrome hereditária. Portanto, o teste genético raramente é indicado apenas por esse motivo.
Em todos esses exemplos, o mais importante é não tentar se autoavaliar apenas com o que você lê na internet. Leve essas informações para seu mastologista ou geneticista, para juntos definirem a melhor conduta.
Como Funciona o Teste Genético na Prática?
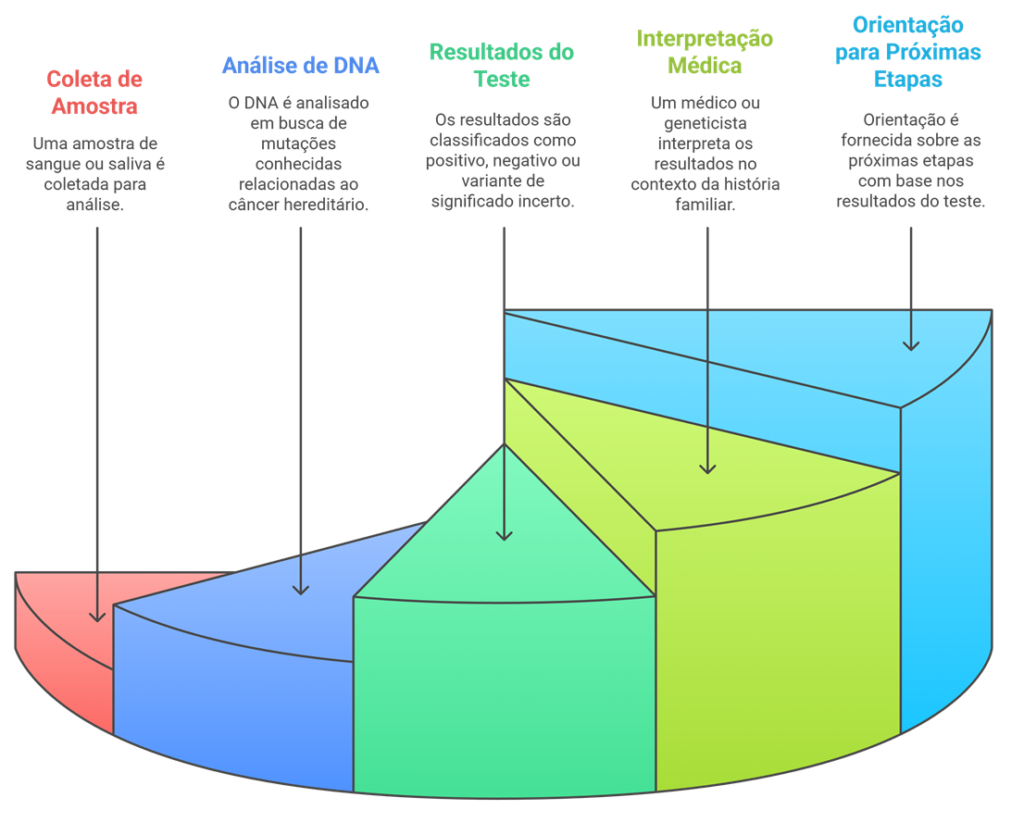
O teste genético é simples: coletamos uma amostra de sangue ou saliva e analisamos o DNA em busca de mutações conhecidas nos genes selecionados relacionados ao câncer hereditário.
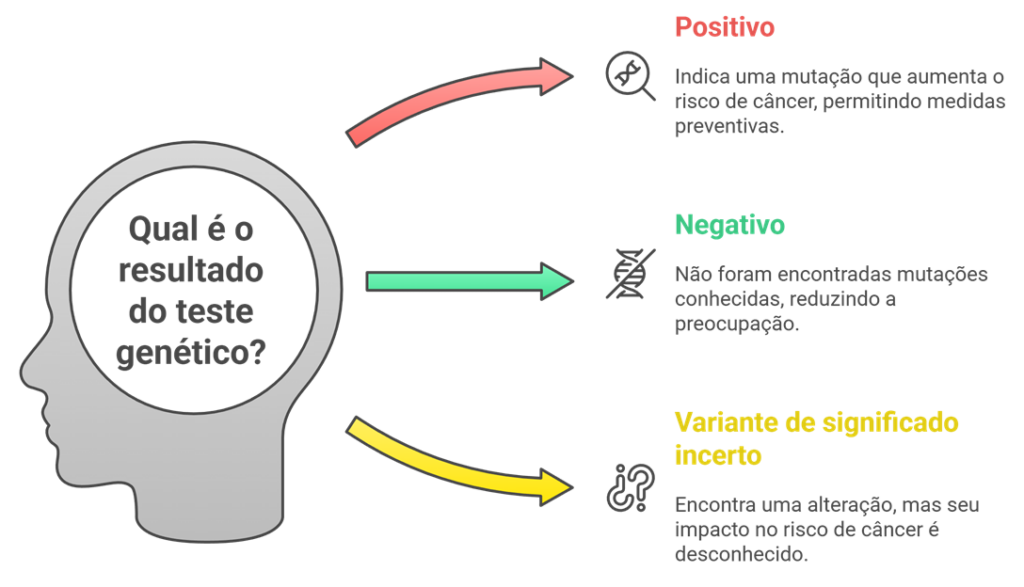
O resultado pode ser:
- Positivo: Você tem uma mutação que aumenta o risco de câncer
- Negativo: Não foram encontradas mutações conhecidas
- Variante de significado incerto: Encontramos uma alteração, mas ainda não sabemos se ela aumenta o risco
“É fundamental fazer o teste com acompanhamento de um médico ou geneticista, que poderá interpretar os resultados dentro do contexto da sua história familiar e orientar as próximas etapas.
“E Se o Teste For Positivo?
Receber um resultado “Positivo” ou “Patogênico” em um teste genético pode gerar um impacto emocional forte. É normal sentir medo ou ansiedade num primeiro momento. No entanto, quero que você reconsidere o significado desse resultado: ele não é uma sentença de doença, mas sim um mapa de navegação.
Ao identificar uma mutação — seja ela qual for —, nós saímos do escuro. Deixamos de tratar sua saúde baseada em suposições e passamos a praticar a Medicina Personalizada.
A conduta médica vai depender exatamente de qual gene está alterado. Nem toda mutação exige cirurgias radicais.
- Genes de Moderada Penetrância (ex: ATM, CHEK2): Muitas vezes, a indicação é mudar o rastreamento. Em vez de apenas mamografia anual, podemos intensificar os exames ou iniciá-los mais cedo, mantendo uma vigilância ativa rigorosa.
- Genes de Alta Penetrância (ex: TP53, PALB2): Exigem protocolos mais específicos e cuidados redobrados, não apenas com as mamas, mas com outros órgãos associados.
O Exemplo dos Genes BRCA1 e BRCA2
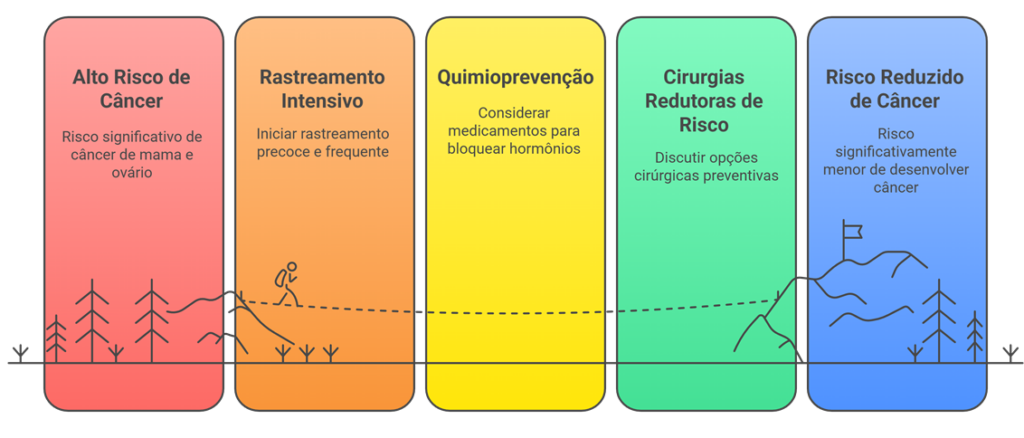
Para ilustrar como esse conhecimento muda nossa conduta, vamos usar o exemplo mais comum e de alto risco: as mutações em BRCA1 e BRCA2. Quando identificamos falhas nestes genes específicos, o risco de câncer de mama e ovário é significativamente alto, o que nos permite discutir estratégias mais assertivas de redução de risco:
- Rastreamento Intensivo (Vigilância Ativa): Não esperamos os 40 anos para começar. Geralmente, iniciamos a ressonância magnética das mamas anualmente a partir dos 25 anos, intercalando com a mamografia a partir dos 30. A meta é, se a doença surgir, detectá-la em milímetros.
- Quimioprevenção: Em alguns cenários, podemos prescrever medicamentos (como o tamoxifeno) que agem bloqueando a ação hormonal nas mamas, reduzindo as chances de desenvolvimento de tumores.
- Cirurgias Redutoras de Risco: Para portadoras de BRCA, esta é uma discussão importante. Podemos considerar a mastectomia preventiva (retirada do tecido mamário com reconstrução imediata), que reduz o risco em mais de 90%. Além disso, discutimos a retirada dos ovários e trompas (salpingo-ooforectomia) após a mulher ter constituído família, pois não existe rastreamento eficaz para o câncer de ovário, e essa cirurgia salva vidas.
“Lembre-se: ter a mutação não significa ter câncer. Significa que você tem a chance de chegar antes da doença.
Essas são escolhas pessoais que você fará junto com sua equipe médica, considerando seu momento de vida, planos reprodutivos e valores pessoais. Não existe uma resposta única para todas as mulheres.
E se o Teste Vier Negativo? O Risco Acaba?
Essa é uma dúvida muito comum. Receber um “não detectado” no exame genético traz um alívio imenso, mas é preciso interpretar isso com cautela. Um teste negativo não zera o seu risco de ter câncer de mama.
Existem três pontos fundamentais que você precisa entender sobre esse resultado:
1 – O Risco Clínico Pode Persistir mesmo que não encontremos uma falha no seu DNA hoje, o histórico da sua família ainda conta. Se você possui muitos parentes que tiveram a doença, eu, como sua médica, posso considerar que ainda existe um risco familiar aumentado devido a fatores que a ciência ainda não mapeou ou causas ambientais compartilhadas. Nesses casos, mantemos o rastreamento adaptado e vigilante.
2 – A Ciência é Dinâmica – A importância da reavaliação. A genética avança numa velocidade impressionante. O que sabemos hoje é uma “fotografia” do momento atual da ciência. Os laboratórios estão constantemente alimentando seus bancos de dados mundiais com novas descobertas. Por isso, um resultado negativo ou “incerto” hoje pode precisar ser revisitado no futuro. É fundamental manter suas consultas anuais, pois precisa reavaliar seu laudo antigo com base nas novas classificações dos laboratórios. O que hoje não é considerado perigoso, amanhã pode ser reclassificado, e precisamos estar atentas a isso.
3 – O Poder dos Hábitos (Epigenética). Se a sua história familiar não for tão forte e o teste for negativo, você provavelmente volta a ser considerada de risco semelhante ao da população geral. Mas lembre-se: a genética é apenas uma parte da equação. Independentemente do resultado do teste, há fatores de risco que você pode e deve controlar. Cuidar do peso (evitando a obesidade), combater o sedentarismo, não fumar e moderar o consumo de álcool são atitudes poderosas que diminuem as chances da doença aparecer, com ou sem mutação.
Meu Familiar Teve Câncer Mas Não Fez o Teste: E Agora?
Sempre que possível, o melhor caminho é iniciar o teste genético na pessoa da família que já teve o câncer. Isso acontece porque:
- Se essa pessoa tem uma mutação patogênica, sabemos exatamente o que procurar nos outros familiares.
- Se o teste dela vem negativo, muitas vezes não faz sentido testar todos os outros, a não ser em situações muito específicas.
Se seu familiar já faleceu ou não pode fazer o teste, você ainda pode fazer a análise completa dos principais genes. Porém, um resultado negativo será menos conclusivo – pode significar que você não herdou a mutação ou que ela não existe na família.
Como se preparar para uma consulta de aconselhamento genético
Se você pensa em avaliar o risco hereditário, algumas atitudes podem ajudar muito:
- Converse com familiares e anote:
- Quem teve câncer (grau de parentesco)
- Tipo de câncer (mama, ovário, próstata, pâncreas…)
- Idade aproximada do diagnóstico
- Leve para a consulta qualquer:
- Laudo de biópsia ou anatomopatológico
- Resultado de exames anteriores (inclusive de testes genéticos feitos por outro familiar)
- Se possível, faça um pequeno “mapa” da família, marcando quem teve câncer e em qual idade.

Essas informações ajudam o médico a entender melhor o padrão familiar e a decidir se o teste genético faz sentido no seu caso.
Conclusão
Ter histórico familiar de câncer de mama não é uma sentença. É um sinal de alerta para que você conheça melhor seu risco e tome as medidas preventivas adequadas. O teste genético é uma ferramenta poderosa, mas deve ser usado de forma criteriosa, quando realmente indicado.
Se você se encaixa nos critérios que mencionei, converse com seu mastologista ou procure um geneticista. Se não se encaixa, mantenha seus exames em dia, cultive hábitos saudáveis e fique atenta ao seu corpo.

“Lembre-se: a maioria dos cânceres de mama não é hereditária, e mesmo quando há predisposição genética, existem estratégias eficazes de prevenção e detecção precoce.
Compartilhe este artigo com alguém que também precisa dessa informação. Conhecimento é a melhor forma de transformar medo em ação!